Myokarditis - Vorgehen bei Verdacht
20.04.22 - Normwerte eingefügt mit Referenz
- Hintergrund
- Ätiologie
- Charakteristika aus Anamnese und Status
- Diagnostik auf INS
- Therapie
- Altersadaptierte Normwerte NTproBNP und Troponin T
- Quellen
Autoren: med. pract. K. Wechselberger (INS), Dr. med. A. Donas (INS), PD Dr. med. N. Ritz (Chefärztin), Dr. med. H.P. Kuen (Kinderkardiologie), KD Dr. med M. Büttcher (Päd. Infektiologie)
Version: 04/2022
Hintergrund
Myokarditiden sind insgesamt selten (2/100`000) und treten v.a. im Zusammenhang mit viralen Infektionen auf. Weitere infektiöse oder nicht infektiöse Ätiologien sind möglich. Myokarditis kann auch im Rahmen / nach COVID Infektion oder nach einer COVID Impfung auftreten. Betroffen sind v.a. junge Männer (< 30 Jahre) nach der zweiten Impfung. Die maximale Inzidenz ist innert 1 Woche nach der zweiten Impfung (peak 1-3ter Tag). Man geht davon aus, dass bei Auftreten > 30 Tage nach Impfung ein kausaler Zusammenhang unwahrscheinlich ist. Myokarditis Fälle sind häufiger nach COVID Infektion (11/100`000) vs nach COVID Impfung (2.7/100`000). Das klinische Erscheinungsbild kann von geringen diffusen Beschwerden bis zum kardiogenen Schock variieren. Die Prognose bei Myokarditis nach COVID-Impfung ist günstiger im Vgl. zu Myokarditis nach COVID-Infektion.
Ätiologie
- Idiopathisch
- Infektiös: Viren (SARS Cov-2, Parvovirus B19, HHV6, Adenovirus, Enterovirus, …), Bakterien (Mycoplasmen…), Spirochäten (Borrelien…), Protozoen (Trypanosomen…)…
- Nicht-infektiös
- Toxisch (diverse z.B. Alkohol, Kokain, Arsen, Kohlenmonoxid, Schwermetalle…)
- Hypersensibilitäts-Reaktion: z.B Antibiotika (Betalaktame, Sulfonamide…)
- Post-SARS-CoV-2-Impfung: innert 21 Tagen nach Impfung
- Systemerkrankung: Zöliakie, Collagen-Vascular Disease, IBD (Crohn, Colitis ulcerosa), Sarkoidose, Lupus, Thyreotoxikose, Kawasaki Syndrom, PIMS-TS (Paediatric Inflammatory Multisystem Syndrome temp. associated-SARS-Cov-2)
- Bestrahlung
Charakteristika aus Anamnese und Status
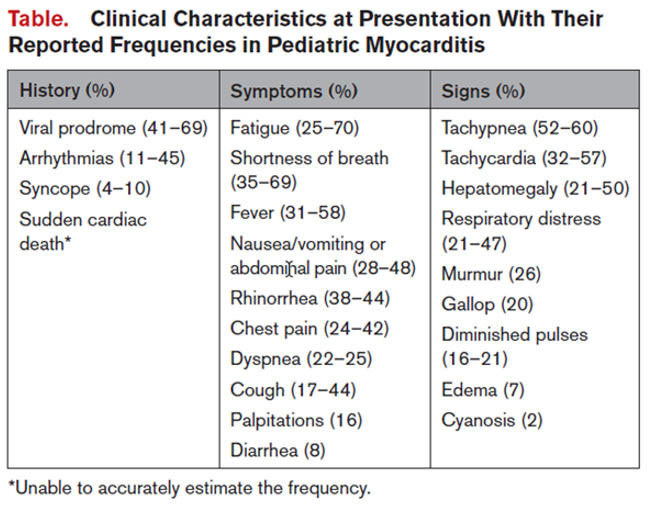
Diagnostik auf INS
- Hg II, CRP, BSR, Troponin, NT-pro-BNP, Reserve Serum und Reserve EDTA
- EKG (12-er Ableitung + Rhythmusstreifen):
- EKG Veränderungen: T-wellen Negativierung, ST-Hebungen, fluktuierende ST-Senkungen, Q-Zacken > 40ms, QRS Verbreiterung, QT-Verlängerung, Arrhythmien, AV-Block, Schenkel-Block
- Respiratorische-Erreger-Panel aus NPS
- Echographie: bei massiver kardialer Beteiligung (klinisch, laborchemisch, EKG) in Rücksprache Kinderkardiologie, bzw. immer wenn Patient IPS-pflichtig
- Weitere Diagnostik (z.B. Erregersuche, rheumatologisches Workup ect) je nach Anamnese und Klinik
Rücksprache mit Kinderkardiologie
Immer bei eindeutigen EKG Veränderungen, bei Vd. a. Perikarditis (d.h. klinisch Perikardreiben, Kardiomegalie im Röntgen, entsprechend EKG Veränderungen), bei deutlicher Erhöhung der Herzenzyme
Therapie
Engmaschige Überwachung der Vitalparameter.
EKG Monitor
Interdisziplinäre Entscheidung bzgl. Verlegung auf 2W/2O oder IPS.
Altersadaptierte Normwerte NTproBNP und Troponin T
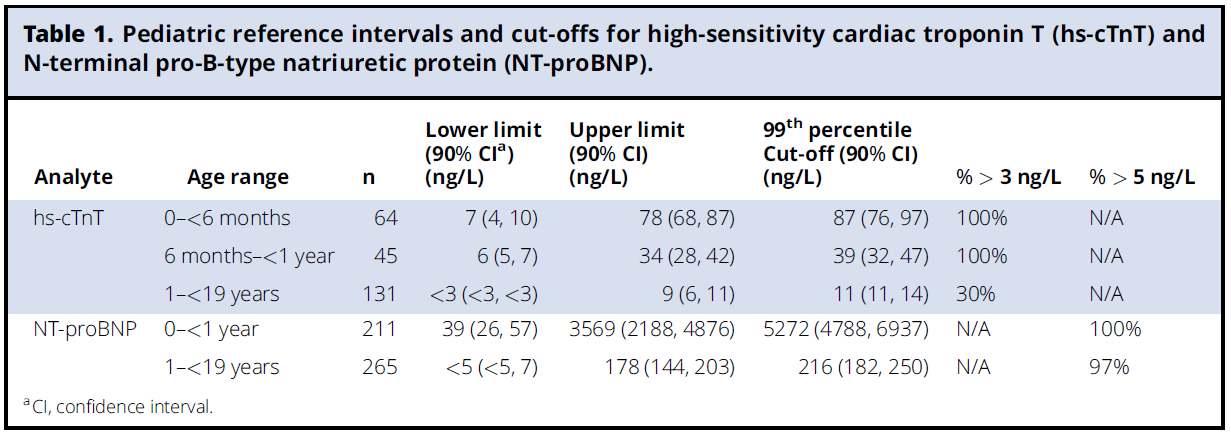
Quellen
- Myocarditis With COVID-19 mRNA Vaccines. B. Bozkurt, I. Kamat, PJ Jotez: Circulation. 2021; 144: 471-484 link
- Diagnosis and Management of Myocarditis in Children- A Scientific Statement From the American Hear Association. YM Law, et al. Circulation. 2021; 144:e 123- e135 link
- Clinical guidance for Youth with myocarditis and pericarditis following mRNA COVID-19 Vaccination. Peter D.Wong et al. Canadian Paediatric Society link
- Myocarditis and pericarditis after mRNA COVID-19 vaccination in children: Interim guidance. Version 3.3 August 6th 2021 link
- Myocarditis after BNT162b2 mRNA Vaccine against Covid-19 in Israel. D. Mevorach et al. published on October 6, 2021, at NEJM.org link
- Pediatric hs-cTnT and NT-proBNP Reference Values JALM March 2021 Lam et al link
