Rehydrierung bei akuter Gastroenteritis
08.04.26 - Anpassungen: Stulverluste primär ORS 10 ml/kg pro wässrigem Stuhl second line Ringerfundin i.v., Bilanzierungsindikation und Durchführung präzisiert. Ketone nur bei spez Fragestellung.
21.02.26 - Perenterol nicht auf Spitalliste ergänzt
22.01.26 - vollständig überarbeitet
27.12.18 - Rehydrierung innert 4h, max. 60ml/kg ODER 2000ml (im Excel hinterlegt)
27.12.18 - Diverse kleine Anpassungen und Präzisierungen gemäss neuem Schema Rehydrierung
04.07.18 - Perenterol: Wurde aus Spitalsortiment entfernt wegen Sicherheitsbedenken Immunsuppression/chronische Krankheit: Rezeptieren bei Bedarf
08.05.18 - Ondansetron: Dosierung vereinfacht. Perenterol als probiotische Option eingefügt, Referenzen eingefügt
- Key Point
- Einschätzung der Dehydratation
- Akutes Management (KJNO)
- Diagnostik
- Rehydrierung
- Kriterien für ambulantes Management
- Hospitalisationskriterien
- Red Flags
- Rehydratations- und Flüssigkeitsmanagement
- Hypoglykämie
- Grundinfusion (GF) (Erhaltungsbedarf)
- Ersatz laufender Verluste
- Elektrolytzusätze
- Stationäres Management (pädiatrische Abteilung)
- Quellen
Autor: Dr. med. J. Spalinger / Dr. med N. Hagleitner / Prof. Dr. med. Th. Berger / Dr. med M. Stocker / Dr. med. I. Bachmann-Holzinger / Prof. Dr. med. Th. Neuhaus
Version: 04/12, Revision: 09/14, 05/2018, 12/2018
Autorenschaft: Iris Bachmann, Katharina Wicki (KJNO), Katja Ganassi (Intensivstation) Petra Zimmermann (Pädiatrische bettenabteilung)

-
Primär orale Rehydrierung
-
Kriterien ambulant vs. stationär beachten
-
Red flags
-
Nicht anwendbar bei:
- Onkologischen Patienten
- Diabetes mellitus (siehe Merkblätter Diabetologie)
- Patienten mit angeborenen Stoffwechselstörungen (siehe persönlicher NF Plan und Merkblatt Stoffwechselpatienten)
Einschätzung der Dehydratation
(wichtig für Entscheid wie und mit was rehydriert wird)
|
Merkmal |
leicht |
mittel |
schwer |
|
Allgemeinzustand |
durstig, wach, reizbar |
durstig, unruhig, irritabel, reduziert |
somnolent |
|
Pulse |
normal, kräftig |
tachykard, schwach |
tachykard, ev. nicht palpabel |
|
Atmung |
normal |
Tachypnoe |
Tachypnoe, kussmaul-artig, tief |
|
Hautturgor |
normal |
vermindert |
stehende Hautfalten |
|
Schleimhäute |
feucht |
Trocken (Fäden ziehender Speichel) |
sehr trocken (belegte Zunge) |
|
Augen |
normal |
mässig eingesunken |
deutlich eingesunken |
|
Rekapillarisierungszeit |
≤ 2 s |
2-3 s |
> 3 s |
|
Fontanelle |
normal |
leicht eingefallen |
stark eingefallen |
|
Urinmenge |
normal |
Oligurie; konzentriert |
Oligo-Anurie; konzentriert |
|
Flüssigkeitsdefizit |
< 50 ml/kg |
50-100 ml/kg |
> 100 ml/kg |
Verlässlichste klinische Zeichen: Gewichtsverlust > Rekapillarisierungszeit > Hautturgor (beim Säugling weniger zuverlässig) > Atemfrequenz
Akutes Management (KJNO)
Erbrechen
- Ondansetron 0.1 - 0.2mg/kg sublingual ab ca. 6 Monaten (8 kgKG)
- KI: Long-QT-Syndrom, QT-verlängernde Medikamente, V.a. Ileus, Phenylketonurie (kein Zydis, weil Aspartamhaltig), Hypokaliämie, schwere Leberfunktionsstörung
- ‘off-label use’ in dieser Indikation in CH
- Ansprechen bestätigt die Diagnose einer Gastroenteritis nicht (siehe Punkt Red flags)
Diagnostik
- Nacktgewicht (nie anamnestisch)
- Bei unkomplizierter Gastroenteritis: kein Routinelabor
- Falls i.v.-Hydrierung, vor Infusion: BGA (mit Elektrolyten, Glukose, Laktat)
- Keine mikrobiologische Diagnostik, Ausnahmen:
- Kinder unter 12 Monaten mit Fieber
- blutige Stühle
- Kinder mit Immundefizienz oder relevanten Grunderkrankungen (z. B. Darmerkrankungen)
- Reiseanamnese (nach Rücksprache mit Kinder-nfektiologie)
Rehydrierung
Grundsätze
|
Primär orale Rehydrierung Flüssigkeitsbedarf = Defizitersatz (erste 4h) ± Erhaltungsbedarf (GF) ± laufende Verluste |
Oral, bei Trinkschwäche ggf. per Magensonde (< 1.5 Jahren)
- Schluckweise (4-5ml = 1 Kaffeelöffel pro 2-3min), im Verlauf steigern
- ORS (Normolyteral, Oralpädon), Muttermilch, Formulanahrung
- Erbrechen ist keine Kontraindikation für eine Magensonde
- Stillen uneingeschränkt fortsetzen
Intravenös (schwere Dehydratation, Schock, erfolglose orale Rehydrierung, sehr starker Durchfall)
Kriterien für ambulantes Management
- Perorale Flüssigkeitsaufnahme möglich
- Verbesserung des Allgemeinzustandes nach Massnahmen auf KJNO
- Ausreichende Urinausscheidung
- Rückgang der Verluste
- Entlassung mit abgestöpseltem PVK, Ko Kinderarzt/KJNO in 12-24h ist möglich
Hospitalisationskriterien
- Perorale Flüssigkeitsaufnahme nicht möglich
- Persistierend reduzierter Allgemeinzustand / weiterhin relevante Verluste
- Dyselektrolytämie
- Hypoglykämie
Red Flags
|
Rehydratations- und Flüssigkeitsmanagement
ambulant und stationär
Akute Volumentherapie (Bolusgabe und Defizitersatz)


Bemerkung: Falls Hypoglykämie < 2.6 mmol/L, „Critical Sampling“ inklusive Labor-Glukose: Nur während der Hypoglykämie kann damit die Ätiologie bestimmt werden!
Beispiel:
Bolus mit Ringer-Acetat mit Glucose 1% (10g/l = 10mg/ml), 15kg Kind
20ml/kg/Stunde
20mlx10mgx15kg = 3000mg/h
3000mg/60min/Gewicht 15kg = 3.3mg/kg/min Glucose Zufuhr
Gibt man diese Flüssigkeitsmenge beim gleichen Kind über 30 Minuten, ist die Zufuhr entsprechend verdoppelt
20mlx15kgx10 = 3000mg/30min
3000mg/30/15 = 6.6mg/kg/min
Grundinfusion (GF) (Erhaltungsbedarf)
|
0kg - 10kg: 100ml/kg/24h 10kg – 20kg: 1000ml + 50ml/kg/24h 20kg – 30kg: 1500ml + 20ml/kg/24h Bei grösseren Kindern 1800ml/m2/24h |
GF-Verordnung: 100 % angeben, Einschränkung in % dokumentieren (z. B. 80 %), Trinkmenge protokollieren und an TF anpassen
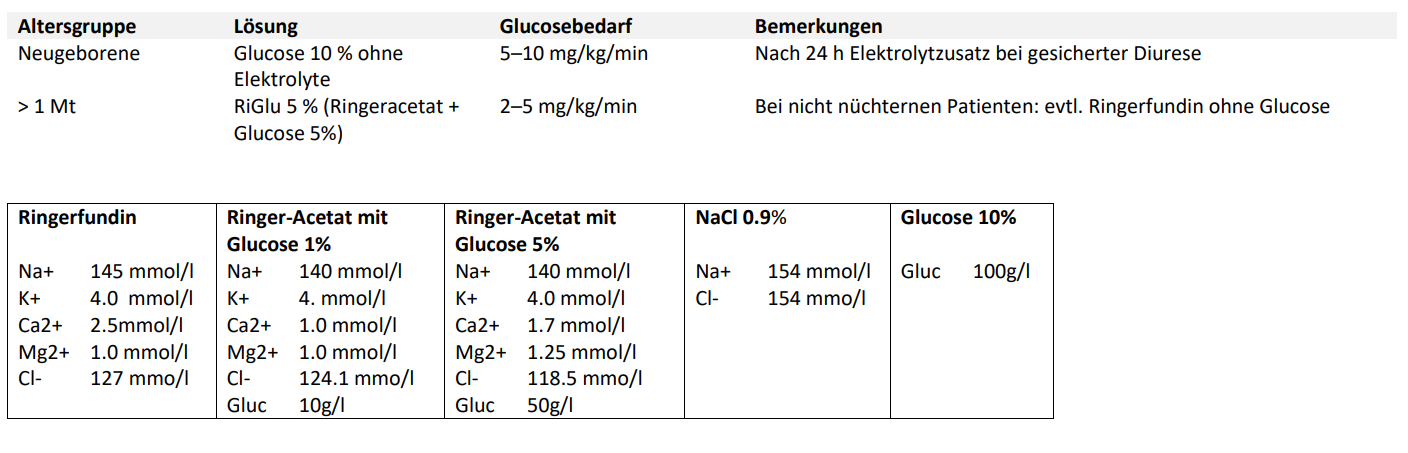
Ersatz laufender Verluste
Ersatz laufender Stuhlverluste nur bei anhaltendem starkem Durchfall mit Risiko für erneute Dehydratation
|
Verlustart |
Vorgehen |
Lösung |
|
Stuhlverluste |
ORS 10 ml/kg pro wässrigem Stuhl Falls orale Einnahme nicht möglich und/oder hohen laufen Verlusten: Ringerfundin i.v., Ersatz des Verlusts der letzten 6 h zu 50% über die nächsten 6 h Bei Säuglingen ist ggf. ein früherer Ersatz erforderlich (4h Reevaluation) |
ORS Ringerfundin |
|
Magensaftverlust |
≤ 1 ml/kg/h => kein Ersatz > 1 ml/kg/h => individuell |
Ringerfundin Auf der Pädiatrie nur in speziellen Situationen in Rücksprache mit den Gasteroenterologen:innen |
Elektrolytzusätze
|
Indikation |
Lösung |
Bemerkungen |
|
Hypokaliämie < 3 mmol/l und keine Nahrungszufuhr |
2 mmol/kg/24h po KCl 15 % iv nur auf Abteilung |
max. 20 mmol/500 ml ≤ 0.5 mmol/kg/h KEINE Kurzinfusion (!!) Nur bei gesicherter Diurese |
|
Hyponatriämie < 135 mmol/l und Krampfanfall |
Rehydrierung mit Ringerfudin Bei Krampfanfall: Bolus 3 ml/kg NaCl 3% (max. 100 ml) als Bolus über 5-10 min (entspricht Na Anstieg um 4-6 mmol/l) Falls < 120 mmol/l: Verlegung auf IPS |
Langsame Korrektur (max +/- 0.5mmol/h) wegen Gefahr pontine Myelinolyse bei schnellem Anstieg Cave: SIADH Herstellung 100ml NaCl 3%
Cave: bei Hyperglykämie häufig Pseudohyponatriämie |
|
Hypernatriämie > 145 mmol/l |
Falls Korrektur notwendig, Verlegung auf IPS |
Langsame Korrektur (max +/- 0.5mmol/h) wegen Gefahr Hirnödem bei schneller Senkung |
Stationäres Management (pädiatrische Abteilung)
- Nacktgewicht täglich
- Herzfrequenz, Blutdruck, Atemfrequenz
- Trinkmenge protokollieren
- Stuhlmenge, -frequenz und -konsistenz
- Bilanzierung notwendig (alle 6-8 Stunden, falls nötig Urinsäckli kleben, Urinproduktion (>1ml/kg/h)
- bei Kinder < 6 Monaten
- Kindern mit i.v. Rehydratation
- Relevante Komorbiditäten (z.B. kardial, renal, metabolisch)
- Elektrolytstörungen
- Unklarer Verlauf, Verschlechterung
- EKG bei Dyselektrolytämie
- BGA gemäss Klinik
- Kein spezifisches Gewicht im Urin bestimmen, Ketone nur bei spezifischer Fragestellung
- Keine mikrobiologische Diagnostik (Ausnahmen siehe oben unter akuter Diagnostik)
- Die Gabe von Probiotika (z.B. PERENTEROL Plv 250 mg p.o.1x/d - ambulant verschreibbar, nicht auf der Spitalliste - oder Bigaia 5 Tropfen p.o. 1x/d) kann in Erwähnung gezogen werden, sie reduzieren die Durchfalldauer um ungefähr 1 Tag (evt. auch mit Reduktion der Hospitalisationsdauer und Stuhlfrequenz)
Quellen
- European Resuscitation Council Guidelines 2025 Paediatric Life Support for the ERC Paediatric Life Support Writing Group collaborators et al. Resuscitation, Volume 215, 110767.
- UpToDate – Clinical dehydration scale. Gorelick MH, et al. Clinical predictors of dehydration severity in children with acute gastroenteritis. Pediatrics. 1997;99(5):e6.
- Guarino A, Albano F, Ashkenazi S, Gendrel D, Hoekstra JH, Shamir R, Szajewska H. 2008. European Society for Paediatric Gastroenterology, Hepatology, and Nutrition/European Society for Paediatric Infectious Diseases evidence-based guidelines for the management of acute gastroenteritis in children in Europe: executive summary. J Pediatr Gastroenterol Nutr 46:619-21.
- Szajewska H, Berni Canani R, Domellöf M, Guarino A, Hojsak I, Indrio F, Lo Vecchio A, Mihatsch WA, Mosca A, Orel R, Salvatore S, Shamir R, van den Akker CHP, van Goudoever JB, Vandenplas Y, Weizman Z. 2023. Probiotics for the Management of Pediatric Gastrointestinal Disorders: Position Paper of the ESPGHAN Special Interest Group on Gut Microbiota and Modifications. J Pediatr Gastroenterol Nutr 76:232-247.
