Traumatischer Kniegelenkserguss/-Patellaluxation
22.01.26 - Flowchart eingefügt
Autor: Julian Wachstein (KJNO), geprüft Manuela Nötzli, Marco Götze (Kinderorthopädie)
Version: 01/2026
Einleitung
Dieses Merkblatt dient als Leitlinie zum Umgang mit traumatisch bedingten Knieverletzungen im Kindes- und Jugendalter. Diese stellen eine häufige Entität für eine Notfallkonsultation dar. Da eine umfassende Beurteilung aller kniegelenksnaher Strukturen im Akutzustand häufig trotz sorgfältiger klinischer Untersuchung nicht konklusiv ist, ist eine entsprechend rationale Initialdiagnostik und adäquate Nachkontrolle sinnvoll.
Diagnostik und Therapie
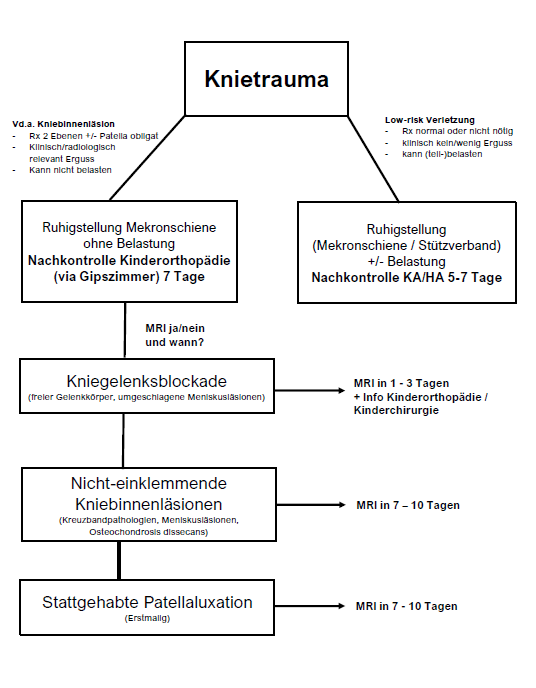
Grundsätzlich gilt: low-risk Verletzungen (v.a. Kontusion infolge Direkttraumata) ohne klinische (Patient kann belasten) und/oder radiologische Zeichen einer Fraktur bzw. eines (relevanten) Gelenkergusses sollen kurz (maximal 5-7 Tage) ruhiggestellt werden (Mekronschiene, Stützverband, etc.). Nachkontrolle dann beim Kinder-/Hausarzt.
Initialdiagnostik und -therapie bei Vd.a. relevantes Kniebinnentrauma und/oder klinisch Erguss:
- Konventionelles Röntgen Knie in 2 Ebenen (Patellazielaufnahme fakultativ falls Flexion möglich, nicht erzwingen):
Fragestellungen: Frakturen (insb. Ausrisse der Eminentia intercondylaris und osteochondrale Flakes/Osteochondrosis dissecans - adäquate Analgesie und Ruhigstellung in Mekronschiene sowie Stockentlastung
- Nachkontrolle in ca 1 Woche primär in der Kinderortho-Sprechstunde (Mo, Mi, Fr, administrative Anmeldung via Gipszimmer), vorgängig MRI-Untersuchung gemäss Schema (siehe nachfolgend):
Warum, wann bzw. für welche Fragestellungen braucht es eine MRI-Untersuchung?
- Kniegelenksblockaden zur Identifikation von Knorpelläsionen (Knorpelschaden, (osteo-) chondraler freier Gelenkkörper, Osteochondrosis dissecans oder (umgeschlagene) Korbhenkelläsionen der Menisken). Problem: Pseudoblockaden bei Kniegelenkserguss sind initial von echten Blockaden klinisch oft nicht zu differenzieren.
⇒ bei Verdacht zeitnahe MRI innert 1-3 Tagen + primäre Info DA Kinderorthopädie (tagsüber) bzw. Kinderchirurgie (abends/nachts/WE).
- Identifikation von nicht-einklemmenden Kniebinnenläsionen (Kreuzbandpathologien, Meniskusläsionen, Bone bruise).
⇒ MRI innert 7-10 Tagen
- Posttrauma bei gesicherter (also reponierter oder klar anamnestischer) erstmaliger Patellaluxation mit konsekutivem Gelenkerguss. Fragestellung: Freier Gelenkkörper? Trochleadysplasie? TTTG Abstand (Abstand Tuberositas tibia vom tiefsten Punkt der Trochlea)? Patella alta? MPFL Ruptur??
⇒ MRI innert 7-10 Tagen
Flowchart
Exkurs Patellaluxation
- Altergipfel: 11. bis 17. Lebensjahr
- Risikosportarten: alle stop-and-go Sportarten (Fuss-/Handball, Tennis, Hockey) sowie Ski
- häufig entsprechende anatomische Prädisposition: Patella alta, Trochleadysplasien, ligamentärer Laxizität (v.a. MPFL, Beighton Score), Tibiarotationsfehlstellungen, Genua valga)
- Behandlung / initiales Vorgehen KJNO: manuelle Reposition der (praktisch immer) nach lateral luxierten Patella:
- Patient in Rückenlagerung, betroffene Extremität auf dem eigenen Unterarm platzieren
- vorsichtige Extension des flektierten Kniegelenkes zur Entspannung der Quadrizeps-Muskulatur (adäquate Analgosedation, gut geeignet: Lachgas oder Penthrox®)
- oft damit bereits spontane Reposition, ansonsten leichter Druck auf die Patella von lateral. Falls dadurch auch nicht reponibel leichtes Anheben des kniegelenk-nahen Anteils der Patella.
- Ruhigstellung mittels Mekronschiene in Extension
- Röntgen in zwei Ebenen, Anmeldung MRI gemäss obigen Kriterien
Referenzen
- Jaquith BP, Parikh SN. Predictors of Recurrent Patellar Instability in Children and Adolescents After First-time Dislocation. J Pediatr Orthop. 2015 Oct 21.
- Popkin CA, Redler LH. Patellar Instability in the Skeletally Immature, Curr Rev Musculoskelet Med 2018 Jun; (11)82: 172-181
- Hennrikus, W, Pylawka T. Patellofemoral Instability in Skelettaly Immatrue Athletes. The Journal of Bone and Surgery Vol. 95-A, Nr 2, Jan 2013
